����� ������������ ��������
� ������������
О том, что в пластической хирургии, так же, как и в любой другой медицинской специальности, существуют свои проблемы и осложнения, пациент должен узнать во время первого посещения врача.
Врач обязан сообщить о наиболее характерных осложнениях для того или иного вида оперативного вмешательства и сразу определить вероятность их в конкретном случае.
Если врач дает 100-процентную гарантию безоблачного послеоперационного течения и достижения идеального результата, то мы советуем отнестись к подобным обещаниям по возможности скептически, а может быть, даже вообще отказаться от услуг именно этого врача и попытаться найти другого доктора.
Грамотный квалифицированный врач, внимательно следящий за специальной литературой и имеющий достаточный собственный опыт работы, прекрасно осведомлен о процентном количестве осложнений для каждой из пластических операций (основанном на мировой статистике) и поэтому в своих обещаниях будет реалистичен и сдержан.
С другой стороны, в пластической хирургии, где врач занимается в основном манипуляциями с кожей и поверхностными слоями мягких тканей, осложнения и проблемы встречаются довольно редко, не более 2—3 случаев на 100 операций.
Конечно, речь не идет о грубых врачебных ошибках (допускаемых, как правило, в неспециализированных центрах, где работают врачи без достаточного опыта работы в пластической и эстетической хирургии), последствия которых все чаще в последнее время приходится нам исправлять. Здесь мы говорим о так называемых неизбежных проблемах, которые чаще всего являются индивидуальными реакциями пациента на то или иное хирургическое вмешательство.
Любая проблема в пластической хирургии, даже если она и поддается легкой коррекции, имеет явный драматический оттенок, так как проведенная операция в сознании пациента предполагает быстрый, идеальный результат.
Но тем не менее даже при наличии каких-то проблем и осложнений у пациента должно сохраняться чувство доверия к хирургу, который столь же серьезно и ответственно переживает случившееся и обязательно приложит все средства, умения и опыт для скорейшего избавления пациента от всех неприятностей.
Также следует сказать, что бывают и случаи недовольства пациентов даже тогда, когда послеоперационный период проходит без осложнений. Это объясняется тем, что получившийся результат не соответствует ожидаемому. Поэтому мы рекомендуем во время предварительной консультации с максимальной дотошностью выяснить у врача объективные ограничения и все возможные перспективы.
Наиболее предпочтительной в дооперационном периоде нам кажется установка на оптимистический реализм.
Типичные осложнения при следующих операциях:
1. Образование послеоперационной гематомы — подкожных сгустков крови.
Поданным мировой статистики, случаи образования послеоперационной гематомы встречаются в 1—8 случаях на 100 пациентов. Как правило, гематома образуется в течение первых нескольких часов сразу после операции, значительно реже — спустя 1—2 суток. Главными причинами этой проблемы являются повышение артериального давления в послеоперационном периоде, а также — что бывает значительно реже — какие-либо нарушения свертывающей системы крови, например, в результате болезни Виллибранда или после приема некоторых видов медикаментозных препаратов.
Гематома проявляется значительным локальным отеком, болезненностью, чувством напряжения и пульсации, покраснением или синюшностью кожи.
В абсолютном большинстве случаев все проходит бесследно, не отягощая послеоперационный период и не оставляя каких-либо новых неприятных последствий.
Гематомы небольших объемов (до 30 мл) эффективно удаляются пункционным способом, т.е. через иглу, которая аккуратно вводится через операционный рубец. Большие и нарастающие гематомы требуют повторной операции, чтобы определить источник кровотечения и надежно блокировать его.
2. Нарушение иннервации лица.
Если операцию делает опытный и квалифицированный хирург, то это очень редкое осложнение, которое встречается в 1 случае на 150 операций. В его основе лежит нарушение двигательной функции лицевого нерва, что — в зависимости от поврежденной веточки — приводит либо к асимметрии улыбки и опущению одного угла рта, либо к «провисанию» одной брови. Нарушение двигательной функции лицевого нерва никогда не требует никаких оперативных вмешательств и всегда бесследно проходит в течение первых месяцев (до 6) после операции. Для ускорения процесса восстановления хирург может порекомендовать те или иные медикаментозные препараты, а также физиотерапевтическое лечение и иглорефлексотерапию. Если операция проведена неопытным хирургом, не знающим досконально особенностей анатомии всех зон лица, то последствия могут быть намного более драматичными.
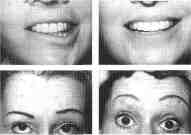 Нарушение улыбки и «провисание» брови: самостоятельное восстановление через 6 месяцев |
3. Нарушение чувствительности головы и лица.
Многие авторы даже не относят подобные нарушения к числу осложнений, потому что какие-либо сенсорные изменения, например, «покалывание иголочками» или снижение чувствительности на каких-то участках волосистой части головы, в области ушных раковин, на щеках — случаются довольно часто, быстро проходят и обычно не вызывают у пациента дискомфорта.
4. Послеоперационное воспаление и нагноение.
Бывает крайне редко из-за очень богатого кровоснабжения области головы и шеи. Обычно все симптомы воспаления (местные боли, повышение температуры, покраснение кожи и пр.) хорошо и быстро снимаются после применения противовоспалительных препаратов.
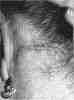
5. Выпадение волос является следствием неизбежного повреждения волосяных фолликулов во время операции.
Обычно выпадение волос наиболее выражено в височных областях, непосредственно рядом с операционными рубцами. Этот процесс весьма кратковременен, и уже в ближайшие недели после операции наблюдается восстановление роста волос. Более других подвержены этому осложнению курильщики.

Местное выпадение волос в области
послеоперационного рубца
6. Образование ненормальных послеоперационных рубцов.
Качество послеоперационных рубцов зависит от двух причин: во-первых, от профессиональной компетенции хирурга и, во-вторых, от индивидуальных особенностей кожи. Вместо нормального атрофического рубца (белый, тонкий, не выступающий над поверхностью кожи), который образуется примерно через 6 месяцев после операции, может сформироваться рубец патологический — гипертрофический или
Гипертрофический рубец
в затылочной области
келоидный (см. также Пластика рубцов). Лечение ненормальных рубцов после круговой пластики лица и шеи, как правило, консервативное, т.е. не требующее дополнительных хирургических вмешательств.
Если блефаропластику выполняет компетентный хирург, то, несмотря на всю тонкость и деликатность этого вмешательства, осложнения здесь бывают очень нечасто. Мы не будем здесь касаться редчайших, можно даже сказать экзотических осложнений, которые обычно перечисляются в американской и западноевропейской специальной литературе (например, ретробульбарная гематома, повреждение глазного яблока во время операции и т.д.), так как в нашей практике мы ни разу (!) не встречались с подобным. Нам кажется нужным отметить лишь следующие два осложнения:
1. Неполное смыкание верхних век при верхней блефаропластике. Вызывает естественные неприятные ощущения, но полностью проходит в течение нескольких дней или недель после операции. Временное неполное смыкание верхних век нив коем случае не служит следствием врачебной ошибки, а лишь подтверждает, что кожные избытки удалены радикально и обеспечен долголетний послеоперационный эффект.
2. Выворот края нижнего века при нижней блефаропластике. Это осложнение хорошо известно пациентам, собирающимся на эту операцию, поэтому они сами часто задают вопросы, связанные с вероятностью и причинами послеоперационного выворота. На самом деле причин несколько, из которых нам думается важно выделить три:
а) ошибка врача, при которой участок кожи нижнего века иссекается в большей площади, чем это необходимо;
б) слабость окологлазничных мышц, обычно наблюдаемая у пациентов пожилого возраста (старше 65 лет);
в) грубое послеоперационное рубцевание, когда рубец «затягивает» в себя окружающие ткани, тем самым создавая их дефицит.
В зависимости от причины, приведшей к вывороту нижнего века, существуют различные способы решения этой, весьма неприятной, проблемы. В любом случае, универсальных рецептов здесь не существует, и врач лишь при личном осмотре может предложить наиболее приемлемую схему лечения. Мы же хотим лишний раз напомнить пациенту: надо быть максимально дотошным и аккуратным в выборе врача, так как именно врачебная ошибка при пластике нижних век подразумевает наиболее длинные и сложные способы коррекции.

Выворот нижних век с последующим
устранением хирургическим путем
Специальная литература, посвященная отопластике, предлагает все осложнения и проблемы, связанные с этим видом операции, делить на две большие группы, а именно — проблемы общие и специфические. Мы не станем подробно останавливаться здесь на общих проблемах, таких как послеоперационная гематома, местные воспалительные процессы, повышенная локальная чувствительность, выраженные аллергические реакции и прочее, так как в практике Института Красоты, где отопластика считается одной из наиболее простых и распространенных операций, мы практически не наблюдаем ничего из вышеперечисленного.
Проблемы и осложнения специфического ряда связаны только с качеством послеоперационного результата. Например, в случае толстого и малоэластичного хряща ушной раковины возникают естественные затруднения в формировании новой формы ушной раковины. При этой же анатомической особенности могут возникать случаи, когда хрящ, правильно сформированный во время операции и придавший ушной раковине нужное эстетическое положение, в послеоперационном периоде распрямляется, сводя на «нет» результат операции. Это бывает очень редко и требует повторной операции спустя 2—6 месяцев после первоначальной.
1. Наиболее частой проблемой является образование капсулярной контрактуры (фиброза) молочных желез.
Фиброз проявляется равномерным уплотнением молочной железы, которое может проявиться уже в первые неделю-две после операции. Фиброз является индивидуальной тканевой реакцией на наличие имплантата и ни в коем случае не является врачебной ошибкой.
Мы также наблюдали случаи образования фиброза через несколько месяцев после операции (но не более 6). Примерно с одинаковой частотой фиброз может быть одно-и двусторонним. Сам по себе фиброз не опасен и не влечет за собой никаких последствий для здоровья, но в ряде случаев уплотнение молочных желез может сопровождаться невыраженными болевыми ощущениями.
В случае фиброза, или даже подозрении на него, пациентке следует незамедлительно показаться оперирующему хирургу, так как запущенные случаи капсулярных контрактур могут привести к деформации молочных желез. Существует целый ряд способов, приводящих к избавлению от фиброза.
Появление нового поколения эндопротезов молочных желез позволяет нам с большим оптимизмом, чем прежде, рассматривать эту проблему, т.к. при использовании высококачественных имплантатов вероятность фиброза стала чрезвычайно малой.
2. В 0,5—1 проценте случаев возможно образование послеоперационной гематомы, что обычно связано с повышенной кровоточивостью тканей.
Как правило, гематома собирается в небольшом количестве, пропитывает собой мягкие ткани с образованием синяков в зоне операции и в течение 10—12 дней бесследно проходит. В случае большого объема гематомы необходима повторная операция с удалением избытков крови, установлением источника кровотечения и остановкой его. Сразу же после этих манипуляций имплантат ставится на место. Как правило, повторная операция существенно не влияет на общие сроки заживления и на возвращение к активной жизни.
3. По нашим данным, в 0,1 — 0,5 процента случаев возникают воспалительные процессы вокруг имплантатов.
Это может проявиться в любой срок после операции, но самая большая вероятность приходится на первую неделю. Воспаление находит выражение в местной болезненности, повышении температуры и увеличении молочной железы с той стороны, где происходит процесс. Иногда воспаление удается остановить приемом антибиотиков, иногда приходится удалять имплантат и ставить его на место только через 5—6 месяцев.
4. В ряде случаев нашими пациентками было отмечено изменение чувствительности в области ареолы и соска в сторону повышения или понижения.
Это является следствием рефлекторных локальных процессов и бесследно проходят с течением времени (в среднем через несколько месяцев). То же относится и к выделению молозива, которое ни в коем случае не является сигналом опасности и вскоре прекращается без всякого специального лечения.
5. Несмотря на то, что имплантаты, особенно последнего поколения, сделаны из необычайно прочного и эластичного материала, они могут быть повреждены в результате прямой острой травмы.
В этом случае пациенту необходимо показаться своему оперирующему хирургу.
6. Плохой эстетический результат.
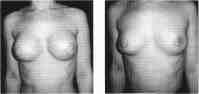
Случай неудовлетворительного результата
протезирования с последующим удалением
имплантатов
При всей сложности и кропотливости редукционной маммопластики у пациентов, как правило, возникает лишь одна причина для послеоперационного недовольства. Мы имеем в виду качество и величину рубцов. Все существующие классические методики уменьшения молочных желез (применяемые во всем мире) подразумевают довольно значительную суммарную продолжительность рубцов, часть которых проходит по вертикальной границе нижних двух полюсов молочной железы. Вследствие тяжести местных тканей, особенностей кожи (которая здесь довольно толстая), постоянного трения одежды эти рубцы, к сожалению, невозможно сделать незаметными, хотя с течением времени (6—12 месяцев) они претерпевают значительные изменения в лучшую сторону. Тем не менее пациентка должна быть готова к ним, а врач обязан быть предельно честным в предоперационной беседе и обязательно показать на фотографиях типичную послеоперационную картину
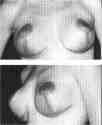
Неудовлетворительный результат
пластики молочных желез: неправильная
позиция ареол и грубые рубцы
То, что было сказано о редукционной маммопластике в полной мере относится и к пластике живота. Кроме того, в ряде случаев (по разным источникам, от 5 до 40%) возможно подкожное возникновение так называемой серомы — жидкости, образующейся в результате «расплавления» тканей подкожно-жирового слоя. Сам по себе
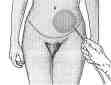
Схема удаления серомы
этот процесс неопасен и даже имеет явное положительное косметическое последействие, так как неминуемо приводит к дополнительному уменьшению объема живота. Но скапливание жидкости под кожей, проявляющееся характерным «бульканьем», чувством тяжести и выделением характерной прозрачной влаги через края рубца, вызывает понятный дискомфорт у пациентов, требуя дополнительных встреч с врачом, который через специальные иглы столько раз, сколько это необходимо, дренирует пространство, наполненное серомой.
Мнение о якобы высоком риске воспалений и нагноений после липосакций совершенно не соответствует реальной картине, тем более в наше время, когда новейшие противовоспалительные и антибактериальные препараты совершенно доступны. На несколько тысяч липосакций, произведенных в Институте Красоты за последние годы, нами был отмечен лишь один случай послеоперационного воспаления.
Таким образом, вся послеоперационная проблематика связана лишь с косметическими аспектами. Их несколько:
1. Недостаточное удаление участков жировых отложений.
Обычно это объясняется тем, что мы не можем за одну операцию удалить более 2-х литров жировой ткани, так как удаление большего объема может привести к изменениями липидного (жирового) обмена с последующим дисбалансом обменных процессов организма вообще. Поэтому мы предпочитаем не рисковать и считаем предпочтительным разбить операцию на 2 или даже 3 этапа, необходимых для получения максимально возможного результата.
2. Неровности кожи в областях, где была произведена липосакция. Как правило, эти неровности бывают довольно деликатными и не слишком бросающимися в глаза. Основная причина их возникновения — это недостаточная сократительная способность кожи, которая в идеальном случае должна «ужаться» настолько, чтобы полностью соответствовать новому объему подкожного слоя. Если пациентка (или пациент) отмечает неровности в ближайшее после операции время, то признаков для беспокойства нет, так как имеются способы консервативной коррекции. В более позднем периоде для устранения кожных неровностей мы можем порекомендовать дополнительную хирургическую микрокоррекцию.
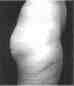
Неровности кожи в
области липосакций (через 1 месяц)
3. Нарушение чувствительности в области операции.
Обычно это бывает по типу гипостезии (снижение чувствительности) или парестезии (изменение чувствительности с ощущениями «ползания мурашек», «покалывания иголочками» и т.д.). Это проходит в срок от нескольких недель до нескольких месяцев (не более 4—6)